Лекарственная аллергия
Уважаемые коллеги, данная статья содержит полезную информацию по лекарственной аллергии для врачей любой специальности.
Международный консенсус (ICON) по лекарственной аллергии 2014г.
ПРЕДИСЛОВИЕ
Понятие «медикаментозные реакции гиперчувствительности» заключается в возникновении любых реакций, напоминающих аллергию на лекарственные препараты. Реакции лекарственной гиперчувствительности составляют 15% всех побочных реакций, возникающих более чем у 7% от общей численности населения. Медикаментозная гиперчувствительность может быть истинной аллергией или псевдоаллергией с неиммунологическим механизмом возникновения. Аллергические реакции на лекарственные препараты, как правило, непредсказуемы, требуют немедленного лечения и потенциально могут быть опасными для жизни. При постановке окончательного диагноза, необходимо немедленно применить адекватные методы лечения и надлежащие профилактические меры лекарственной аллергии. Имеется ряд руководств и консенсусов по общим или специфическим реакциям гиперреактивности, однако вопрос стандартизированного систематического подхода к диагностике и лечению медикаментозной аллергии, по-прежнему остаётся серьезной проблемой. Имеется Международное сообщество астмы, аллергии и иммунологии (iCAALL), созданное в 2012 году Европейской Академией по аллергии и клинической иммунологии (EAACI), Американской Академией и Американским колледжем по аллергической астме и иммунологии (AAAAI, ACAAI), Мировой Организацией по аллергии (WAO). основании данных сообществ и организаций, создан документ - Международный консенсус (ICON) по лекарственной аллергии.
Цель этого документа заключается в следующем:
• Определить ключевые моменты, которые являются общими для многих существующих руководствующих принципов.
• Критически рассмотреть и прокомментировать различия.
ОПРЕДЕЛЕНИЕ.
* Медикаментозная гиперчувствительность может являться побочным эффектом лекарств, который клинически напоминает аллергическую реакцию.
* Лекарственной аллергией являются реакции гиперчувствительности, которые имеют иммунологический механизм возникновения.
* При подозрении на наличие аллергической реакции на лекарственный препарат, «лекарственная аллергия» является предпочтительным термином.
КЛАССИФИКАЦИЯ
Реакции гиперчувствительности классифицируются как реакции немедленного и замедленного типа (в зависимости от времени их наступления при лечении лекарственным препаратом).
Реакции немедленного типа возникают в течение 1-6 часов после последнего введения препарата (как правило, в течение первого часа после начала нового курса лечения препаратом). Типичные симптомы включают крапивницу, ангионевротический отек Квинке, конъюнктивит, ринит, бронхоспазм, желудочно-кишечные симптомы (тошнота, рвота, диарея, боль в животе), анафилаксию или анафилактический шок. Реакции немедленного типа индуцируются IgE-опосредованным механизмом. Термин "анафилактоидные" реакции, не подразумевает наличие истинной аллергической реакции, если они не опосредованы IgE- зависимым механизмом. Они имитируют анафилаксию и к ним применим термин "не-аллергических" реакций.
Аллергическая реакция замедленного типа может произойти в любое время, начиная с 1 часа после первоначального введения препарата. Общие симптомы включают пятнисто-папулёзную экзантему и уртикарии. Часто отсроченные реакции связаны с Т-клеточным механизмом аллергической реакции.
При рассмотрении этой классификации, необходимо учитывать фармакодинамику, наличие метаболитов лекарственных средств, сопутствующих заболеваний и возможный фактор одновременного приема нескольких препаратов, которые могут изменять начало или прогрессирование гиперреакции.
Механически, реакция гиперчувствительности может быть определена как аллергия и псевдоаллергия.
Патофизиология.
Лекарственная аллергия представляет собой неблагоприятные реакции, в результате которых антитела и/или активированные
Т-клетки, направленны против лекарственного средства или против одного из его метаболитов.
* Реакции немедленного типа развиваются в результате IgE-опосредованного механизма после сенсибилизации антиген-специфических В-лимфоцитов. При последующем воздействии, лекарственный антиген (гаптен-белковый комплекс) связывается с IgE на тучных клетках и базофилах, стимулируя высвобождение предварительно сформированных медиаторов (гистамина, триптазы, цитокинов, TNF-а) и производятся новые медиаторы (лейкотриены, простагландины, кинины, другие цитокины).
* Замедленного типа реакции основаны на действии Т-лимфоцитов.
Согласно гаптен-гипотезе, чтобы вызвать аллергическую реакцию, препарат должен действовать как гаптен и необратимо связываться с белками. Альтернативная гипотеза - фармакологическое взаимодействие с рецептором (PI), которая предполагает, что препараты могут связываться непосредственно с иммунными рецепторами (Т-клеточные рецепторы или HLA-молекулы) и активировать Т-клетки, изменяя МНС-пептидный комплекс (например, Абакавир связывается с HLA-B*5701).
Примечания:
Вирусные инфекции могут самостоятельно имитировать аллергические реакции или также могут взаимодействовать с лекарственными препаратами, что может привести к возникновению легкой реакции (например, ампициллин - высыпания связанные с EBV ) или к тяжелым реакциям, ассоциированным с ВГЧ-6.
Патомеханизм неаллергических гиперреакций,часто ошибочно принимаемых за истинную лекарственную аллергию, может включать в себя:
* Воздействие неспецифических клеточных гистаминолибераторов (например - опиаты, радиоконтрастные вещества, ванкомицин)
* Накопление брадикинина (ингибиторы ангиотензин-превращающего фермента)
* Активаторы комплимента (протамин).
* Возможные реакции, в результате воздействия на метаболизм арахидоновой кислоты (например - аспирин и НПВС)
* Фармакологическое воздействие веществ, вызывающих бронхоспазм (например, B-блокаторы, двуокись серы, холиномиметики, препараты, содержащие сульфиты).
Клинические проявления.
Немедленого типа аллергические реакции - крапивница, ангионевротический отек, ринит, конъюнктивит, бронхоспазм, желудочно-кишечные симптомы (тошнота, рвота, диарея) или анафилаксии, которые могут привести к сердечно-сосудистой недостаточности (анафилактический шок).
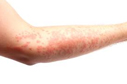
Аллергические реакции замедленного типа часто проявляются различными кожными симптомами позднего происхождения - крапивницей, папулезными элементами, васкулитом, пузырьковыми заболеваниями (буллезными дерматитами), экзантематозным пустулезом, симметричными кожными реакциями по типу опрелостей згибательных поверхностей. Внутренние органы могут быть затронуты как самостоятельно, так и вместе с кожными симптомами. К ним относятся - гепатит, почечная недостаточность, пневмония, анемия, нейтропения, тромбоцитопения.
Несмотря на то, что реакция IgE-антител не является постоянной, IgE-сенсибилизация может сохраняться в течение многих лет. Память Т-клеток становится еще сильнее при реакциях замедленного типа. Поэтому при наличии аллергической реакции в анамнезе, рекомендуется на протяжении всей жизни избегать данных препаратов и перекрестно-реактивных веществ.
ДИАГНОСТИКА
• Окончательный диагноз лекарственной аллергии во многих случаях необходим для проведения соответствующих профилактических мероприятий.
• Главным инструментом в постановке окончательного диагноза является тщательно собранный анамнез, стандартизированные кожные тесты, тесты in vitro, лекарственные провокационные тесты.
Когда оценивать?
* Когда имеется анамнез аллергической реакции на данный препарат и соотношение польза / риск положительно,
* Когда имеется в анамнезе тяжелая аллергическая реакция на другие лекарственные препараты (лучший способ защитить пациента и найти причинный фактор)
Когда не оценивать?
* В случае наличия не лекарственной аллергии (нет соответствующей симптоматики, не совместимы хронологии возникновения реакции, отсутствие реакции после приёма препарата или наличие реакции без приёма препарата).
* Альтернативный диагноз (например, герпетические высыпания, хроническая крапивница).
* Каждый провокационный тест даёт слишком тяжелые неконтролируемые реакции и реакции, угрожающие жизни.
I. История болезни (например, заполнение анкеты):
• Совместима ли симптоматика с аллергической реакцией.
• Хронология симптомов - задержка реакции после последней дозы и появление симптомов эффекта прекращения лечения.
• Приём других лекарств в момент реакции, а также наличие реакции на другие препараты того же класса, принятые после.
• Медицинский анамнез: предшествующие аллергии или заболевания, как хроническая крапивница, хронический риносинусит, которые могут усугубляться приемом некоторых лекарств (например, аспирина и ингибиторов ЦОГ-2 - нестероидных противовоспалительных препаратов).
II. Кожные тесты.
Для аллергических реакций немедленного типа, кожный прик-тест рекомендуется для первичного скрининга из-за своей простоты, быстроты, низкой стоимости и высокой специфичности.
Внутрикожный тест проводится при отрицательном прик - тесте и обеспечивает повышенную чувствительность. Они высокоэффективны для реакций немедленного типа(бета-лактамных антибиотиков, нервно блокирующих агентов, солей платины и гепаринов), но являются умеренно и низкоэффективными для большинства других препаратов.
При аллергических реакциях замедленного типа также ставятся внутрикожные тесты. Для многих лекарств стандартизированные и утвержденные тесты недостаточно изучены или оспариваются в литературе.
В случае, если препарат не даёт адекватную реакцию, являясь метаболическим производным, иммуногеном, а не исходным препаратом, для подтверждения диагноза используются провокационные тесты.
III. Медикаментозные провокационные тесты.
Медикаментозный провокационный тест является «золотым» стандартом для выявления аллергической реакции, он помогает подтвердить или исключить наличие аллергической реакции.
• Это особенно необходимо для НПВП, местных анестетиков, антибиотиков и для бета-лактамов при отрицательных кожных тестах.
• Когда история болезни имеет благоприятный прогноз, провокационный тест может быть выполнен непосредственно с альтернативным препаратом.
• Предпочтительным является пероральный путь, когда это возможно.
Рекомендуемые меры предосторожности и противопоказания к провокационным тестам:
* При острых аллергических реакциях или в период обострения, при угрожающих жизни состояниях - синдроме Стивенса Джонсона, синдроме Лайелла, генерализованном экзантематозном пустулёзе, медикаментозных аллергиях с эозинофиллией и системными проявлениями, васкулитах.
* Системных реакциях с поражением внутренних органов, гематологических реакциях.
* Анафилаксия может быть протестирована после определения соотношения риск/польза.
* Провокационные тесты не проводят, если причинный препарат вряд ли будет нужен в последствие и существует несколько не связанных структурно, но альтернативных по действию препаратов.
* Наличие сопутствующей патологии или беременность (исключение - препарат необходим для приёма при данном заболевании или требуется во время беременности или родов)
* Провокационные тесты должны быть выполнены, соблюдая условия безопасности, в специально оснащенном оборудованием помещении, специально обученным персоналом, готовым определить ранние признаки положительной реакции и готовым оказать немедленную помощь при возникновении угрожающих жизни состояниях.
Примечания:
• Отрицательный провокационный тест не доказывает толерантность к препарату в будущем, тем не менее, имеет высокий прогноз отрицательной реакции (например, B-лактам 94-98% или НПВП более 96%).
• Десенсибилизация при тестировании, в качестве причины ложноотрицательных провокационных тестов, упоминается, но никаких данных в существующей литературе нет.
• Что касается аллергии на B-лактам, сенсибилизация после отрицательного провокационного теста (т.е. преобразование в тесте на положительную реакцию кожи) сообщается в пределах от 0,9% до 27,9%. Повторное тестирование, спустя 2-4 недели, является обязательным (не консенсус) у пациентов, которые страдали серьезными реакциями немедленного типа с отрицательными результатами первичного тестирования.
Биологические тесты.
• Медикаментозные специфические IgE: часто достоверность не доказана для большинства препаратов. Качественный анализ часто не имеет достаточной чувствительности, но считается вполне специфичным (> 90%). Количественные тесты ингибирования могут проводиться in vitro, однако клинический исход перекрестных реакций между несколькими препаратами, полностью предсказать не удаётся.
• Триптаза и гистамин: в случаях анафилаксии, измерением в крови гистамина и/или триптазы можно подтвердить готовность базофилов и тучных клеток к дегрануляции, независимо от причины.
• Медикаментозная аллергия II и III типов аллергической реакции: могут выполняться - тест Кумбса, тест гемолиз в пробирке, факторы комплимента и циркулирующие иммунные комплексы. Специфические лекарственные IgM или IgG показательны только в случае лекарственной цитопении, медикаментозной аллергии III типа к вакцинам или аллергии на декстраны, хотя специфичность этих тестов неизвестна.
• Генетические маркеры: определение HLA B*5701 уменьшает риск медикаментозной аллергии на абакавир и является обязательным перед началом лечения (положительный прогноз составляет 55% и отрицательный прогноз - 100%, если тест отрицательный). Лекарственная аллергия на карбамазепин в Китае ассоциирована с HLA B*1502.
• Анализы с участием T-клеток перспективные, но только в экспертных лабораториях.
• Тест активации базофилов перспективный, но в настоящее время проходит проверку для определенных препаратов.
Общие меры:
* Анафилактический шок должен распознаваться оперативно и введение всех предшествующих препаратов должно быть остановлено.
* При не анафилактических реакциях введение подозреваемых препаратов должно быть прекращено, если риск продолжения введения препарата превалирует над пользой, и всегда прекращено, если имеется опасность из-за тяжести симптомов.
* Общие профилактические меры включают заявление в Комитет по безопасности медицины.
* Индивидуальные профилактические меры:
• Регулярно обновляется перечень лекарств и возможных альтернатив для пациентов с медикаментозной аллергией.
• Поиск альтернатив может потребовать постановку провокационных тестов в условиях стационара, если альтернативный препарат относится к одному классу.
• Опрос пациента для выявления анамнеза медикаментозной аллергии важен как с медицинской, так и с медико-правовой точки зрения и должен проводиться каждым врачом перед выдачей рецепта.
• Профилактические меры по премедикации (например, медленное введение и предварительное введение глюкокортикостероидов и H1-антигистаминных препаратов) полезны для неаллергических реакций, но кортикостероиды и Н1-антигистаминные препараты не могут наверняка предотвратить IgE-зависимую анафилаксию.
Лекарственная десенсибилизация определяется как индукция временного состояния клинической невосприимчивости/толерантности к соединению, способному вызывать лекарственную аллергию. Десенсибилизация проводится, когда препарат-нарушитель необходим или ему нет альтернативы, либо эти факторы являются неудовлетворительными:
• аллергия на сульфаниламиды у ВИЧ-инфицированных пациентов.
• аллергия на Хинолоны у некоторых пациентов с кистозным фиброзом.
• серьезные инфекции у пациентов с аллергией на B-лактамы, противотуберкулезные препараты.
• аллергия на вакцину против столбняка
• гемохроматоз с аллергией на десфероксамин.
• аллергия на Таксаны и соли платины - препараты для химиотерапии раковых заболеваний.
аллергия на моноклональные антитела, используемые для лечения гематологических и не гематологических новообразований. аллергические реакции на Аспирин и НПВС-гиперчувствительность у пациентов, нуждающихся в этих препаратах для лечения сердечной патологии или ревматизма.
Примечания:
• Руководство рекомендуется по данному направлению и успешно применяется в существующих протоколах.
• Десенсибилизация к аспирину в качестве терапевтического вмешательства усугубляет респираторные болезни, носовые полипы и обдумывается у отобранных пациентов с бронхиальной астмой.
• Литература по десенсибилизации при аллергических реакциях замедленного типа менее обширна и более спорна.
Cтатью подготовила врач-аллерголог Яценко Ирина Викторовна.







Комментарии к новости Лекарственная аллергия